בתחילת מבצע החיסון נגד נגיף הפוליו התראיינו בכירי משרד הבריאות בכלי התקשורת ואמרו, במקרה הרע, בצורה שאיננה משתמעת לשתי פנים כי מתן חיסון מוחלש למי שכבר קיבל קודם לכן חיסון מומת מהווה ״אפס סיכון״. ובמקרה הגרוע, התעלמו מקיומו.
כדי להבין את נושא שיתוק הפוליו (או שיתוק דמוי פוליו) צריך להתחיל בגורם שלו. אחד הגורמים הוא החיסון החי מוחלש (OPV). במבצע החיסון בדרום ובהמשך במבצע הארצי ניתן חיסון זה לאחר שתי מנות של מומת לפחות. במאמר זה נבדוק האם שתי מנות של מומת מספיקות להפחית לאפס את הסיכון. נבדוק גם האם חיסון מומת הוא בטוחה ודאית למניעת שיתוק עקב חיסון (VAPP). לבסוף נתייחס לשורה של תופעות לוואי אחרות של החיסון.
מה גורם לשיתוק פוליו?
לפי המדע שורה של נגיפי מעיים שונים ביניהם נגיף הפוליו והחיסון עצמו
יש אמת בסיסית אחת בנוגע למחלת הפוליומייליטיס (פוליו) והיא נוגעת לגורם לאותו שיתוק מפורסם.
אם תשאלו היום אדם ברחוב, קרוב לוודאי שהקשר בין נגיף הפוליו לשיתוק יהיה הדבר הראשון אותו אדם ידבר עליו: יש נגיף, קוראים לו פוליו, והוא הוא הגורם.
האמת המדעית היא שיש נגיפי מעיים רבים הגורמים לשיתוק הזה: נגיפי ECHO מזנים 4, 6, 9, 11, 30, נגיפי מעיים מזנים 70 ו־71, נגיף אחד בשם פוליו, ונגיפי החיסון החי מוחלש העוברים שינוי גנטי (OPV-like/VRPV/VDPV) (Dahourou).
ואיך זה מתבטא במציאות? למשל בהודו עד שנת 1997 נגיף הפוליו הואשם אוטומטית בכל מקרי שיתוק רפה חד (AFP) במדינה. כלומר בשנת 1997 זוהו 3,047 מקרים שקוטלגו כולם כפוליו. מ־1998 הונהגו נהלים חדשים. הוגבר הפיקוח וזוהו 9,461 מקרי AFP, עד 1997 כל מקרי השיתוק הללו היו מזוהים עם נגיף הפוליו, אך בפועל שויכו לנגיף הפוליו רק 1,934.
אם כן, בהודו קרו אלפי מקרי שיתוק שהיו נחשבים לפוליו ולאחר שהונהגו נהלים חדשים התגלו אשמים אחרים (נגיפי מעיים) או שלא היו בטוחים מספיק שהגורם הוא נגיף הפוליו ולכן חלקם לא נספרו. אבל מה לגבי מקרי שיתוק עקב חיסון?
כך מוכרים סיפור לציבור
בשנת 2003, דובר על 507 מקרי שיתוק עקב חיסון הפוליו (VAPP) שהם יותר מפי שניים ממקרי שיתוק בגלל הנגיף עצמו, 225 באותה שנה. מובן שמקרי VAPP אינם נספרים כמקרי פוליו, אך הם היו נספרים בהודו טרום 1998 ככאלו. לעובדות אלו אין התייחסות באתר הרשמי של קמפיין ה־Pulse של הודו. תוסיפו לכך ״עובדות״ נוספות וראו כיצד מוכרים סיפור לציבור. למשל, באתר קמפיין החיסון נגד פוליו בהודו נאמר שב־1985 היו 150,000 מקרי פוליו בהודו לבדה. כשבכל העולם בשנת 1988 היו 32,419 מקרי פוליו מדווחים. זה חלק מהדיסאינפורמציה העולמית הטוענת ל־350 אלף מקרי פוליו מדווחים ב־1988. על-פי כל העדויות שיש בידי, טענה זו שקרית. מדובר רק בהערכה, בהכפלה של פי עשרה ויותר, ולא בנתון מדעי מדוייק כפי שעולה מנתונים רשמיים (Sathyamala). כיצד הם הגיעו ל־150 אלף מקרי פוליו בהודו? הם הכפילו את היחס של הודו מכלל המקרים ועיגלו למספר יפה ושלם. גם בגרף של ארגון הבריאות העולמי בעצמו (1988‑1989) ניתן לראות שמספר זה אינו קשור למציאות המתועדת. הרעיון הוא לערבב מין בשאינו מינו. כלומר הערכות (מספרים שלמים ויפים) מוצגות עם מספרים מדווחים שהם בעצמם אינם ברי השוואה לעבר (כי שונה נוהל האבחון), ועל אף השוני הרב בין הנתונים הם מוצגים ביחד ומכונים ביחד ״עובדות״.
מאחר שהנתון של 350 אלף מקרים מדווחים התפרסם בהצהרה בז׳נבה, באתר היוזמה העולמית להכחדת הפוליו ועוד, אין פלא שגם בישראל הטעות הזאת (שילוב הערכה עם מספרים מדווחים והצגתה כאמת חקוקה בסלע) הופיעה.
זה מתחיל בערך בוויקיפדיה עובר לערך הנכתב על ידי רופאים ב־וויקירפואה וכלה במסמכים רשמיים של משרד הבריאות (1, 2, 3, 4, 5) ותשובתם לבג״ץ.
לאחר שהבנו למשל שחיסון חי מוחלש (OPV) הוא אחד מהגורמים לשיתוק הפוליומייליטיס. נשאלת השאלה הבסיסית: האם זה הגיוני שחיסון עלול לגרום למחלה עצמה?
התשובה הממסדית האוטומטית תהייה: הסיכון נמוך. זה לא בדיוק עונה על השאלה. סיכון סטטיסטי הוא עדיין סיכון. כל הדיון בסיכון סטטיסטי נשמע מוזר. חיסון לא אמור לגרום למחלה שהוא אמור למנוע, ומי שמתווכח על הסיכון, גבוה יותר במנה ראשונה, נמוך יותר למי שבאים במגע עם מחוסן, חייב קודם כל לענות לשאלה הזאת.
מדינות רבות ענו כבר על השאלה הזאת, כפי שניתן לקרוא בציטוט מדיווח של ארגון הבריאות העולמי:
In response to the changing risk for paralytic poliomyelitis, many OPV-using countries in polio-free regions have expressed a renewed interest in IPV. Most industrialized countries have already decided that the risks of paralytic polio due to continued use of OPV are greater than those due to wild poliovirus importations and warrant a change in routine immunization policy. In all cases, it was the burden of VAPP – the main adverse event of OPV – that was judged unacceptably high.
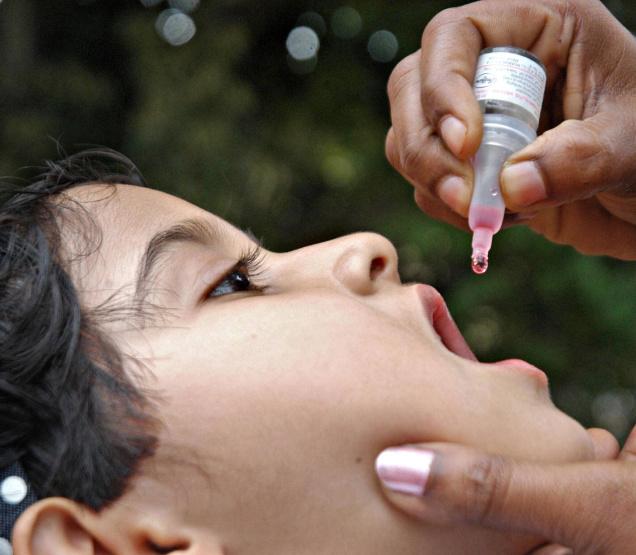
חלק גם החלו להתמקד בשאלות חדשות שעלו בשנת 2000 בקשר לנגיף חיסוני שעבר שינוי גנטי והפך לפעיל (VDPV) והוא היה הגורם להתפרצות של מקרים רבים: 20 התפרצויות ב־20 מדינות שגבו 655 חולי שיתוק לפחות (VDPV). למעשה אין שאלה יותר. מדינות שיכולות להרשות לעצמן כלכלית יעדיפו בצורה גורפת לתת את החיסון המומת אם אין פוליו יותר במדינתם (החיסון המוחלש זול יותר). היו מדינות שהעדיפו עוד מההתחלה חיסון מומת. השאלה היא רק מה הם יעשו אם תהיה להם התפרצות שקטה או לא שקטה של נגיף פוליו ״מיובא״, כמו בישראל? ועל סיכון השיתוק שבשימוש בחי מוחלש ננסה לענות כאן.
גם מדינת ישראל ענתה על השאלה, ואמרה לא לחיסון החי מוחלש שהונהג עד 2005. השאלה היא למה בהתפרצות ב־2013 החליטו פתאום שמתן חיסון חי מוחלש למאות אלפי אנשים שווה ל־״אפס סיכון״.
ישנה חשיבות עצומה לבחינת הקביעה שהסיכון נמוך או ״אפס סיכון״. באילו כלים הם מדדו את זה? והאם לא צריך להצהיר על סיכון זה בריש גלי (ראו סרטון של משרד הבריאות למשל שלא עושה כן)?
הסיכונים
ההנחה הבסיסית של משרד הבריאות היא שהחיסון החי מוחלש מסוכן רק למי שאין לו נוגדנים (למשל מי שלא חוסן כבר במומת) ועל-פי הנחה זו, מי שמקבל את החיסון רק אחרי שחוסן במומת מוגן מסכנה.
בואו נבדוק את ההנחה הבסיסית הזאת. דבר ראשון, מהו בכלל הסיכון למי שלא חוסן במומת [בהצלחה]?
ידוע למדע שהסיכון הכי גבוה בקבלת חיסון חי מוחלש הוא במנה הראשונה (אלא אם הוא ניתן בסמוך ללידה). סיכון זה נצפה במדינות שונות כולל ישראל, ובברזיל בוצעה הערכה סטטיסטית של אומדנו ביחס לגורמים שונים (Oliveira). וזה מתאים למה שקורה במבצע החיסון הנוכחי – מנה ראשונה של חי מוחלש לילדים עד גיל 9. מה ידוע על סיכון זה בישראל?
מ־1971 ועד 1985, שנה שבה התרחש המקרה האחרון שידוע של שיתוק עקב חיסון (VAPP), הסיכון במגזר היהודי נמדד ב: 264,000/1 (Swartz, p. 95). כלומר סטטיסטית, אדם אחד יסבול משיתוק עקב החיסון על כל 264 אלף שיקבלו את החיסון המוחלש. לשם השוואה בארה״ב, תלוי בשנים הנבחרות, הסיכונים הסטטיסטיים היו: 750,000/1 וגם 200,000/1 (Nkowane cited by Swartz, p. 97). חשוב להדגיש, מ־1961 הונהג חיסון חי מוחלש בישראל, אבל רק מ־1972 החל ניטור של שיתוק עקב חיסון. כלומר מעל 341 מקרי פוליו בין 1972-1961 מרחפת עננה שאולי הם למעשה תוצאה של VAPP.
בסקר נוגדנים שנערך טרום ההתפרצות הלא שקטה בשנת 1988 התברר שרק לכ־83% ממחוסני החי מוחלש בגילאי 18-17 בישראל היו מספיק נוגדנים מנטרלים (NA) (Swartz, p.118). ואף פחות לזן הספציפי של הפוליו שהיה ב־1988 (כ־60%). אבל מה נאמר היום?
חשוב להבין, לא כל מי שמקבל חיסון פוליו מומת מוגן ב־100%.
למעשה, כדי לבדוק האם החיסון המומת אכן פעל, קיימת רק אינדיקציה אחת והיא בדיקת הנוגדנים בדם. גם היא מוגבלת, אך כרגע זה המדד העיקרי שנותר לנו להתייחס לחיסון שהיה מוצלח (כלומר יצר נוגדנים) או לא מוצלח (לא יצר נוגדנים או רמה מספיקה שלהם). בחיסון מוצלח אין הכוונה שהאחות כיוונה את המזרק טוב אל תוך השריר.
וזה מביא אותנו להנחה לקויה מספר #1: האם ההנחה של משרד הבריאות שמומת מגן משיתוק עקב חיסון נכונה תמיד וללא שום ספק הקל שבקלים? המשרד מסתמך על ההנחה שמדובר בחיסון מומת מוצלח ואנחנו יודעים שמחסנים ילדים מבלי לבדוק את רמת הנוגדנים, כך שכבר הנחת היסוד בעייתית.
מנספחי תשובת משרד הבריאות לבג״ץ הפוליו האחרון (מש/4, ע׳ 15, ממצאים עיקריים של ה־WHO מתאריכים 25-23 ביוני) אנחנו למדים שארגון הבריאות העולמי כלל באחת מקבוצות הסיכון את כל מי שלא השלים את תכנית החיסונים העיקרית נגד פוליו (4 זריקות של מומת). לשם הדיון אנחנו נצמצם את ההסתכלות לשתי מנות בלבד.
הילדים חוסנו בשתי מנות מומת? אין דרך לדעת מלבד בדיקת נוגדנים אם הם מוגנים ב־100% משיתוק
האם מומת לאחר שתי מנות משיג 100% הצלחה אצל כל המחוסנים? לא. איך אנחנו יודעים זאת? מהטבלה הזאת (Swartz, p.85) המתארת סקר נוגדנים מ־1986-1985 שנערך בישראל. הסקר מודד נוגדנים (NA/Titer) מעל רמת סף, במקרה הזה: 1/4. כאשר נהוג בדרך כלל 1/8 או 1/10. נשים בצד את העניין עם רמת הסף, או נגיף פוליו חי/חיסוני השונה מזה שנבדק בבדיקה זו. מה ניתן ללמוד מהטבלה? שגם אחרי מנה שנייה אין לכל הילדים נוגדנים לזן מספר 1 הקיים בחיסון הדו־זני. בחיסון המשולב המקביל למחומשת כיום חיסון מוצלח הושג רק אצל 92.7% וזה נמדד שישה שבועות אחרי מתן החיסון.
|
מנה ראשונה בחיסון פוליו מומת בלבד (Imovax) – בודדת |
מנה ראשונה בחיסון משולב (DPT-IPV[Polio]) מקביל למחומשת |
מנה שנייה בודדת |
מנה שנייה משולבת |
|
|
אחוז ילדים עם נוגדנים לזן מספר 1 |
85% |
57% |
88.1% |
92.7% |
|
אחוז ילדים עם נוגדנים לזן מספר 3 |
60% |
72.2% |
100% |
100% |
עמדת משרד הבריאות
מהי עמדת משרד הבריאות? לחסן במנה אחת? לחסן בשתיים? זו שאלה טובה. בפרסום שלהם ״חיסון החי המוחלש כנגד פוליו: קווים לדמותו״ (14/8) כתוב במפורש: ״במסגרת המבצע, התרכיב החי- מוחלש יינתן רק למי שקיבל בעברו לפחות מנה אחד של חיסון מומת״. וכך גם הוצג הנושא בתקשורת הישראלית, כמו שהתבטא למשל פרופ׳ אלי סומך: מנה אחת של מומת והילד מוגן מתופעת שיתוק עקב חיסון. אך בתרשים זרימה (22/8) מופיע שילדים בני ארבעה חודשים יקבלו מנה שנייה של מומת יחד עם חי מוחלש. נלך לפי החומרה, גם אם זה אולי לא ישקף את המדיניות האמיתית.
תזכורת מבג״ץ
משרד הבריאות טוען שאם חוסנת במומת [בשתי מנות] מדובר באפס סיכון לסבול משיתוק VAPP. כלומר המשרד מניח שלצורך העניין שתי מנות משיגות אצל 100% מהילדים מספיק נוגדנים. ואין בעיה לקבל את המנה השנייה ביחד עם החי מוחלש, כאשר לא בטוח שהמנה השנייה של המומת אפקטיבית (כי המדד הוא לבדוק מספר שבועות אחרי). וכפי שהראיתי בתוצאות הסקר שנעשה בארץ, שתי מנות של מומת אינן מייצרות הגנה מלאה בהכרח נגד שיתוק פוליו (חי/חיסוני). לכן לשיטת משרד הבריאות קיים סיכון אצל לכל הפחות 7% מהילדים שקיבלו עד כה רק שתי מנות מומת לסבול משיתוק עקב חיסון, מספר המוערך בכ־1940 ילדים בסיכון. אוכלוסיה מוערכת מיועדת לחיסון לפי 300 אלף ילדים עד גיל שנתיים היא 25 אלף ילדים בין ארבעה חודשים ועד גיל חצי שנה בחישוב גס. על פי 750,000/1 הגענו לסיכון סטטיסטי כולל של 0.259% או 0.735% (לפי 264,000/1) עבור אותם 1940 ילדים. ואנחנו מתעלמים כרגע מהאפשרות שאותם ילדים עלולים להעביר את הנגיף לעוד אנשים שאין להם מספיק נוגדנים או שהם בעלי כשל חיסוני. אגב הסיכון לחלות בשיתוק פוליו אינו ידוע על אף שהוא מוצג כעובדה באתר ארגון הבריאות העולמי (והרי רבות השתנה משנת 1954: ההגדרה של המקרה הקליני, צורת האבחון ועוד גורמי רקע).
כך נכתב בקשר למקרה של ילדה מפינלנד בת 7 שקיבלה 4 מנות של מומת ( Rantala et. al.) בהקשר של פוליו לא משתק (סימנים של דלקת קרום המוח) שאתייחס אליו אח״כ:
Our case report clearly demonstrates, however, that OPV is potentially hazardous, even in people vaccinated earlier with inactivated vaccine, if the IPV has given a poor antibody response against one of the three types of virus.
בתגובה לטענות שונות שהועלו בנוגע לבטיחותו של החיסון, השיב משרד הבריאות כי חיסון זה אף בטוח יותר כי הוסר ממנו אחד מהזנים: זן מספר 2.
הנחה לקויה מספר 2#: האם הסרת זן מספר 2 מפחיתה מהסיכון של VAPP מעל לכל ספק? התשובה היא לא. שלושת הזנים של הנגיפים החיסוניים ע״ש Sabin אינם יציבים גנטית. מהניסיון העולמי נדמה כי הכי פחות יציב הוא זן מספר 3 (הכלול בחיסון הדו־זני), אחרי זן מספר 2 (שהוסר) ואז זן מספר 1. עולה השאלה: למה אם כן הסרת זן מספר 2 לא תפחית את הסיכון לשינוי גנטי וכפועל יוצא של שיתוקים עקב חיסון? לכך צריך לומר שכדי לקבוע בהחלטיות דרושות עובדות. האם נאספו נתונים על VAPP לגבי החיסון החדש הדו־זני (bOPV)? אם לא, ולמיטב ידיעתי אין נתון פומבי כזה, לא ניתן לפסול שהסיכון לסבול משיתוק VAPP עקב זן מספר 3, שממילא הוא עיקר המקרים, יכול היה לעלות ו־״לפצות״ על הסרת זן מספר 2. קצת קשה להשוות מספרים ממדינות שונות, אבל נראה כי בחיסון חד־זני מספר 1 (הישן כלומר טרום 2005) נצפתה ירידה של 26% בסיכון ל־VAPP (למשל בהונגריה ביחס לארצות הברית), נניח שהשוואה זו רצינית, אענה לכך בזה שממילא אנו יודעים כי זן מספר 1 הוא היציב מבין השלושה ולמעשה היינו מצפים לירידה גדולה אף יותר.
השוואות בין מדינות הן עניין בעייתי בנוגע לשיתוק VAPP. הסרת זן אחד או יותר לאו דווקא תפחית את הסיכון הכללי ובטח לא הופכת אותו לאפס.
אי אפשר בלי עוד כמה מילים, מעבר למה שנכתב כבר, על הניסוי הקליני שנערך לדו־זני של חברה אחרת: הוא בדק תרכיבים שונים כחיסון שגרה, כאן מדובר על חיסון נגד התפרצות. הוא בדק ילדים מגיל לידה, וכאן הוא ניתן עד גיל 9. הוא בדק רק יעילות וכתוב במפורש שאחת המגבלות שלו היא שלא ניתן לעשות הכללה של ממצאיו. כלומר תוצאותיו נותנות אינדיקציה רק לדרום ולמרכז הודו. יש עוד הרבה בעיות עם הניסוי הזה ומה שמנסים לטעון שהוא הוכיח: הפרשות נגיפים (גם אחרי מנה שנייה), גודל הניסוי (830 נבדקים) לתרכיב חדש (159 נבדקים) אינו מספק.
הנחה לקויה מספר 3#: המשרד מעריך כי מנות מומת מוצלחות מספקות הגנה ומונעות שיתוק עקב חיסון VAPP.
קיים מסמך דל מידע שאליו המשרד מפנה בקישור שכבר הפניתי אליו (קווים לדמותו). כל מה שיש שם זה אוסף של ״מידע תומך״ עקיף להערכה או הנחה לקויה זו. במסמך כתוב שידוע רק על מקרה אחד (עם מומת דור שני .eIPV כמה עם מומת רגיל? לפחות אחד למשל בדנמרק), אולי זה כי המומת היקר יותר נוסה בעיקר בארצות מערביות שפסקו מלהשתמש בחיסון החי מוחלש בגלל הסיכון שבו? ובאותן מדינות מערביות שהיו להן תכנית חיסונים של שילוב של מומת וגם חי מוחלש (חיסון משולב), כגון: איטליה, קרואטיה, פולין – היה אוסף של תנאים אחרים שייתכן שתרם לאי התרחשות של מקרים של VAPP.
כפי שתראו באיור למטה, בארצות הברית היווה כשל חיסוני (המכונה גם חסר חיסוני) גורם אצל מי שקיבל את החיסון ישירות או שהעבירו אליו את הנגיפים במגע (שני מקרים ב־1997). כחלק מההמלצה לעבור לחיסון משולב, שתי מנות מומת ואז שתי מנות חי מוחלש, היה ידוע כי כל [14] הילדים שקיבלו את החיסון החי מוחלש בתור מנה ראשונה [4] או שנייה ומעלה [10] לא היו מאובחנים כהלכה כבעלי כשל חיסוני. ועצם הדחייה לגיל שנה/שנה וחצי את מנות ה־OPV יאפשרו אבחון טוב יותר. האם בישראל האבחון של כשל חיסוני מספיק טוב שצריך לחסן ילדים בחי מוחלש מגיל ארבעה חודשים?
החיסון המשולב בארצות הברית היה נהוג באופן חלקי והדרגתי בלבד
מ־1997 עד 1999 לא התרחשו בארה״ב מקרים של שיתוק פוליו אצל אנשים שחוסנו במומת. ולזה בארגון הבריאות העולמי קוראים ״מידע תומך״. אולי בגיל שנה פוחת הסיכון ממילא? הרי בישראל בין השנים 1985-1971 חמישה מתוך שישה מקרים היו בגיל פחות משנה… ובינתיים במשרד הבריאות מעדיפים להסתכל רק על ה־Sunny side of the street (מתוך התשובה לבג״ץ):
לכך נאמר שלושה דברים:
א) התמונה המלאה היא: התרחשו בכל זאת 13 מקרים של שיתוק עקב חיסון בשלוש השנים האלו כאשר ציפו להרבה פחות מ־12 (לפי 2.4/1 מיליון). ולמעשה בשנות התשעים מתוך 60 מקרים מאובחנים כהלכה, 59 היו מקרים של שיתוק עקב חיסון בארצות הברית כשהמקרה הבודד מתייחס לילדה מניגריה שהובאה לטיפול ב־1993.
אלו 59 מקרים מתוך 59 שהיה ניתן למנוע במתן חיסון מומת בלבד במקום חי מוחלש.
למעשה אלו 144 מתוך 144 מקרים שהיה ניתן למנוע משנת 1980. כל עוד משתמשים בחי מוחלש יש סיכון לשיתוק .VAPP ולגבי ״שנות שימוש״ – כדאי לשמור על פרופורציות מדובר בסך הכול בנתונים שנאספו במשך שלוש שנים.
ב) היו עוד שני גורמים לפחות שיש לנו לגביהם מידע: מספר המנות הכולל של חיסון חי מוחלש פחתו משמעותית דבר המפחית את הסיכון למקרי שיתוק; ההפחתה במקרים של כשל חיסוני כפי שצוין לעיל מדובר בעיקר באבחון כגורם ראשי.
ג) בנוסף הסיכון הנמדד (בפועל) לפי כלל המנות דווקא עלה בשלוש השנים האלו בממוצע 2.6/1 מיליון מול 3/1 מיליון בשש השנים שקדמו להם. בנטרול מקרי השיתוק אצל ילדים עם כשל חיסוני שקיבלו את החיסון ההבדל גדול יותר: 2.6/1 מול 4/1 מיליון. חלק מהעלייה מוסברת בכך שכנראה בממוצע ניתנו פחות מנות חי מוחלש לאדם.
אם המקרה בארצות הברית נראה פחות ופחות כמשהו שניתן ללמוד ממנו בנחרצות. הרי בישראל אנחנו יודעים שעוד לפני החיסון המשולב, כבר לא היו יותר מקרים של VAPP במגזר היהודי. המקרה האחרון היה ב־1985. כך שלומר שהחיסון המשולב הוא זה שמנע את מקרי ה־VAPP בישראל, זה יהיה יומרני וגם לא מדעי. והרי ייתכן שגורמי רקע נוספים גרמו לירידה.
מוטציה גנטית של הנגיף בחיסון? אין כאן שאלה בכלל – השאלה היא האם אותה מוטציה תצליח למצוא עוד נשאים ולהתפשט או לגרום לשיתוק
ומה ההיגיון אומר? ההיגיון אומר ששינוי גנטי של נגיף חי מוחלש – שלא ניכנס לסיבותיו, אך הסיבה העיקרית היא חוסר יציבות גנטית ו־recombination – והפיכתו לפעיל עקב כך אינם לאו דווקא קשורים באחוזי השינוי, אלא ברצף הגנטי הספציפי שהשתנה. ואכן גם שינוי של פחות מאחוז הוכח כמסוכן. שינוי גנטי יכול למנוע מהנוגדנים המנטרלים (NA), גם אם קיימים בערכים גבוהים מאוד, לעצור את הנגיף החדש הזה, הנגיף החיסוני, מלגרום לשיתוק (VAPP).
הנחה לקויה מספר 4#: במשרד הבריאות טענו כי מלבד ה־״אפס סיכון״ לעיל יש רק עוד תופעות לוואי רגילות כמו חום, שלשול, הקאות, אלרגיה לחיסון (כמפורט בעלון של GSK).
אולם בעלון אחר של חיסון bOPV של חברת Sanofi Pasteur יש קצת יותר פירוט: חום, רעידות, עייפות, כאבי שרירים, כאבי מפרקים, נימול, שיתוק קל, דלקת עצבים, דלקת של חוט השדרה, תסמונת גיאן בארה. רבות מהתופעות החמורות (אך הנדירות יחסית) משויכות לרכיב הפעיל, קרי הנגיף החיסוני. האם ל־Sanofi יש למשל ניסיון עם מדינות בעלות מערך אבחון טוב יותר מאשר GSK?
נזכיר כי אחד מהתסמינים הנחשבים ״קלים״ יותר של נגיף הפוליו הם: Aspetic Meningitis, המכונה בעברית: דלקת קרום המוח לא חיידקית או עוצבה אספטית. אם נגיף הפוליו מזוהה הוא נכלל בהגדרה הרחבה: פוליו לא משתק. האם הנגיף החיסוני ידוע שגורם למחלה זו? כן. למשל בהקשר הזה זוהו בעזרת דגימות צואה ואף ב־CSF (נוזל המוח והשדרה) נגיפים חיסוניים (Gutierrez et. al.). וגם תסמינים של המחלה (כאבי ראש, הקאות מתמשכות) ללא זיהוי (meningismus) אבל עם בידוד של הנגיף החיסוני (OPV) ב־CSF זוהו אצל ילדה בת 7 מפינלנד שחוסנה בארבע מנות של מומת (IPV).
בישראל, לפי מצגת של משרד הבריאות שפורסמה ב־25 בספטמבר, מיוני 2013 החלו [או אולי החלו ביתר שאת] בהליך של פיקוח על דלקת קרום המוח חדה בישראל מהסוג לעיל. מספיק לקרוא בסיכום ישיבה בנספח לבג״ץ (מש/3, 25 ביוני) את המשפט הבא:
כדי להבין שלניטור יש משמעויות ציבוריות לקדם את המבצע. במושגים השיווקיים האלו אפשר לומר שהשיווק כשל. מהסיבה שעל אף 156 מקרים (עד 28 באוגוסט) שזוהו, נגיף הפוליו החי לא נמצא אחראי לאף אחד מהם. לעומת זאת נגיפי מעיים אחרים זוהו כאחראים ל־65 מקרים. האם בודקים את האפשרות שבחלק מהמקרים הנגיף החיסוני מעורב? לא ידוע.
לסיכום
- היום שיתוק פוליו עקב נגיפי הפוליו מהווה חלק קטן מעשרות אלפי שיתוקים הזוכים לשמות חדשים (AFP או NPAFP). בישראל למשל מ־1996 (תחילת האבחון של AFP) עד 2011 היה לפחות 223 מקרי שיתוק חד רפה (אפידע 2; Swartz, p. 146). מול 0 מקרי שיתוק עקב נגיף הפוליו. לפי מצגת של משרד הבריאות שפורסמה ב־25 בספטמבר ב־2013: עד אחד בספטמבר מדובר ב־45 מקרי AFP. מתוכם 28 מקרים מעל גיל 15. מדובר בנתון חריג, כי ההגדרה הרגילה היא עד גיל 15.
- החיסון החי מוחלש יכול לגרום לשיתוק (VAPP) וגם לסיבוכים אחרים, כגון: דלקת קרום המוח.
- לא ידוע בוודאות שחיסון במומת (זריקה) מגן משיתוק עקב חיסון.
- אותו מסמך דל מידע, שמשרד הבריאות מפנה אליו, מכיל הערכות ממדינות שונות ומידע שהוא בחזקת עקיף. על סמך שבבי מידע אלו שכל אחד מהם בנפרד אינו מבוסס דיו יחד עם הניסיון הישראלי שגם הוא עקיף, יש ניסיון לאסוף אותם ביחד כדי לספק תמונה ברורה וחד משמעית. הניסיון הזה נע בין הצגת תיאוריה לבין רשלנות. מדובר כאן בכשל לוגי. זה כמו לומר שהצד האחר של הירח אינו מיושב לפי זה שבצד המואר רואים רק מכתשים.
- לא נבדק במחקר ישירות האם חיסון מומת יכול למנוע שיתוק VAPP ובאיזו מידה.
- אין אפילו התייחסות תיאורטית לפוטנציאל של מומת לא להגן (על אף קיום נוגדנים) כפי שלמשל נמצא בישראל ביחס לנגיפי aVDPV. אין ידיעה מעל לכל ספק שחיסון מוצלח במומת יעיל במניעת שיתוק מחיסון VAPP. איפה כאן המדע? אני רואה כאן רק תצפיות על חצי ירח מואר. ובכל מקרה ראינו כי מדעית שתי מנות של מומת אינן מספקות בוודאות הגנה משיתוק פוליו מהנגיף החי או החי מוחלש (VAPP). וזאת בניגוד להנחה של משרד הבריאות ששתי מנות מספיקות.
אם כך, מי שמנסה לומר שמדובר בחיסון בטוח, אפס סיכון, כדאי לו להיות בטוח מאוד במה שהוא אומר. כי הרי נותנים כאן את החיסון לילדים בריאים ברובם ומסכנים אותם בתופעה נדירה אך קיימת של שיתוק עקב חיסון. אי אפשר לזלזל בדבר כזה כתופעת לוואי כאשר מחסנים 1.3 מיליון ילדים ופוטנציאלית עוד לא מעט אנשים בהעברה של הנגיף, כלומר בחיסון פסיבי ללא רצונם שמציב גם אותם בסכנה.
המאמר נכתב על-ידי מרדכי קטן
ביבליוגרפיה עיקרית:
Alexander LN, Seward JF, Santibanez TA, Pallansch MA, Kew OM, Prevots DR, Strebel PM, Cono J, Wharton M, Orenstein WA, Sutter RW, "Vaccine Policy Changes and Epidemiology of Poliomyelitis in the United States", JAMA, October 13, 292, 2004/14, p. 1696-1701
Dahourou G., Crainic R. et le Groupe d’étude entérovirus, "Campagnes intensives de vaccination avec le vaccin polio oral : quelles répercussions sur le monde des entérovirus ?", Manuscrit n° 2155/RIP2. 3e colloque du réseau international des Instituts Pasteur et instituts associés, les 14-15 octobre 1999, Institut Pasteur de Paris <http://www.pathexo.fr/documents/articles-bull/T93-3-2155-RIP2.pdf>
Gutierrez Kathleen , Abzug Mark J, "Vaccine-associated poliovirus meningitis in children with ventriculoperitoneal shunts", The Journal of Pediatrics, 117, 1990/3, p. 424–427 <http://www.sciencedirect.com>
(de) Oliveira, Lúcia Helena, Struchiner, Claudio José, "Vaccine-associated paralytic poliomyelitis: a retrospective cohort study of acute flaccid paralyses in Brazil", Int. J. Epidemiol. 29, 2000/4, p. 757-763 <http://ije.oxfordjournals.org/content/29/4/757.full.pdf+html>
"Paralytic Poliomyelitis – United States, 1980-1994", CDC, 46, January 31, 1997/4, p. 79-83 <http://www.cdc.gov/mmwr/preview/mmwrhtml/00045949.htm>
"Poliomyelitis Prevention in the United States: Introduction of a Sequential Vaccination Schedule of Inactivated Poliovirus Vaccine Followed by Oral", CDC, 46, January 24, 1997/3 <http://www.cdc.gov/mmwr/PDF/rr/rr4603.pdf>
Rantala Heikki, Uhari Matti, Tuokko Hanna, Stenvik Mirja, Kinnunen Leena, "Poliovaccine virus in the cerebrospinal fluid after oral polio vaccination", Journal of Infection (1989) 19, p. 73-76 <http://www.sciencedirect.com>
Sathyamala C., Mittal Onkar, Dasgupta Rajib, Priya Ritu, "Polio eradication initiative in india: deconstructing the GPEI", International Journal of Health Services, 35, 2005/2, p. 361–383
"Scientific evidence in support of: Note for the Record: 5th Meeting of the SAGE Working Group", World Health Organization, [Geneva, September 3-4], le 18 octobre 2012, <http://www.who.int/immunization/sage/meetings/2012/november/3__SAGE_WG_Scientific_Evidence22Oct2012.pdf>
Swartz Tiberio A., The Epidemiology of Polio in Israel: An Historical Perspective, 2008 <http://www.old.health.gov.il/Download/pages/Polio_inIsrae251109l.pdf>
Tebbens Radboud J. Duintjer, Pallansch Mark A., Kew Olen M., C´aceres Victor M., Jafari Hamid, Cochi Stephen L., Sutter Roland W., Aylward R. Bruce, Thompson Kimberly M., "Risks of Paralytic Disease Due to Wild or Vaccine-Derived Poliovirus After Eradication", Risk Analysis, 26, 2006/6 <http://www.kidrisk.org/images/riskanal26.6.1471.pdf>









תמיד מאיר עניים לקרוא את המאמרים אצלכם.
ובקשר לחיסוני הפוליו, לדעתי זה שקר אחד גדול, שנועד להגדיל את כמות הכסף בכיס של החברה שמייצרת את החיסון.
הכל נראה אמין לגמרי.
הכל נראה ברור לגמרי.
אין צורך לשכנע את המשוכנע.
למעשה זה די משכנע למה לא לחסן את הילדים בחיסון המוחלש של הפוליו.
מה שחסר (לי בכל אופן – ואולי לעוד אנשים ספקנים) זה, מה האינטרס של משרד הבריאות להפיץ בכזאת תפוצה את נושא החיסון של הפוליו והחשיבות שלו תוך כדי עמידה בזמנים וכדומה ו/או של שפעת החזירים ו/או של שפעת בכלל בהתאם ללוח זמנים שהם מנהלים?
מה יוצא להם מיזה?
מה הרווח שלהם מיזה?
יגעתי קשות במאמר המכובד ולא קבלתי תשובה על השאלה המציקה ביותר עבורי-איך חיסון 800000 ילדים שהם מחוסנים בלאו הכי יכול לחסל וירוס פראי שנמצא בביוב ולמה לא מחסנים את כל האוכלוסיה אם זה וירוס כזה נורא? ומה זה בכלל וירוס פראי? האם זה וירוס אפריקאי מהגונגל או וירוס חוצני?? מיסטיקה רבותי מיסטיקה.מספיק לראות את דוברי משרד הבריאות לחוצים עינים מטורפות ומאימים כדי להבין שאין פה שום ענין מדעי…
חשיפה לנגיף יוצרת חסינות נגד השפעותיו המזיקות. כך שלדעתי בסוף האויב הגדול של הנגיף, זה הנגיף עצמו. בטח לא חיסון חי מוחלש.
פראי זה בגלל שקיים חיסוני. כלומר הוא ׳טבעי׳, ׳לא נגענו׳, לא שינינו. מובן שאין דבר כזה פראי להלכה (או גלאט כשר). כי יש עניין של הרכבה recombination. הרצף הגנטי של זן מסוים עובר שינויים כל הזמן ויכול להיות מושפע מנגיפי מעיים אחרים הכוללים בין היתר גם את החי מוחלש (שעובר במידה רבה יותר מוטציות רבות).
אם מחסנים ילדים עד גיל 9, באותה מידה אפשר לחסן את כל האוכלוסיה. אתה צודק. בכלל השם שיתוק ילדים הוא מוטעה.
תודה על עבודתכם המעמיקה, הרצינית, המקיפה – והחשובה כל כך!
תודה טלי
http://he.wikipedia.org/wiki/%D7%A0%D7%99%D7%A1%D7%95%D7%99%D7%99%D7%9D_%D7%A8%D7%A4%D7%95%D7%90%D7%99%D7%99%D7%9D_%D7%91%D7%91%D7%A0%D7%99_%D7%90%D7%93%D7%9D_%D7%91%D7%AA%D7%A7%D7%95%D7%A4%D7%AA_%D7%94%D7%A9%D7%95%D7%90%D7%94